Болит лучевая кость ноги. Описание и виды болей в тазовой кости. Под коленом болит: причины
Физиотерапия при болезненности в костях и суставах
Люди пожилого возраста не всегда знают, что делать, если болят все кости и суставы. Хотя по статистике данная проблема встречается часто у лиц, старше 65 лет. Иногда болезненность развивается у молодых людей, что свидетельствует не только о возрастных изменениях, но и о наличии определённых заболеваний опорно-двигательного аппарата.
Почему могут болеть кости и суставы
Боли в костях и суставах развиваются при наличии системных поражений в организме – по причине инфекции, гормональных перестроек или аутоиммунных атаках. При всех патологиях идёт генерализованное разрушение костей и суставов – первыми начинают болеть самые повреждённые зоны, затем к ним присоединяются остальные. Отмечаются признаки воспаления, пациенты жалуются на ломоту в конечностях, боли в суставах и их отёчность – данные симптомы могут то усиливаться, то исчезать и проявляться в разных частях тела.
Основные причины боли в суставах и костях по всему телу:
- Аутоиммунные повреждения – в данном случае соединительная ткань разрушается при расстройстве иммунитета, который при некоторых заболеваниях атакует собственные суставы. Во время болезни развивается отёк, воспаление и нарушается подвижность, в запущенных стадиях – происходит деформация. Встречается при ревматизме и ревматоидном артрите, а также псориазе;
- Генерализованные инфекционные процессы – когда возбудитель попадает в кровь, его убивают иммунные клетки. Когда защитные силы ослаблены, микробный агент циркулирует по организму, размножается и оседает в органах и тканях. Если отмечается боль в суставах и костях – это говорит об их заражении. Данные изменения характерны для инфекционного артрита, сифилиса, туберкулёза и других заболеваниях;
- Нарушение обмена веществ – в данном случае на стенках суставов и хрящей происходит отложение солей, которые разрушают соединительную ткань, а также травмируют её во время движений. Самой распространённой причиной является подагра, при которой в суставах откладываются соли мочевой кислоты. При расстройствах обмена кальция разрушаются кости, и развивается остеопороз;
- Повреждение тканей сустава асептического характера – развивается при артрозе, когда хрящевая ткань отмирает и деформируется. Если процесс генерализованный – отмечается боль и нарушение подвижности в ноге, руке, позвоночнике или туловище;
- Патологии кровеносной системы – если изменяется качественный состав крови, то нарушается питание клеток костей и суставов, происходит отложение распавшихся кровяных телец и изменение сосудистого тонуса. Всё это приводит к появлению боли в позвоночнике и конечностях;
- Хронические патологии кишечника – при некоторых болезнях кишечника в кровеносную систему выбрасываются продукты распада – отмершие микроорганизмы и частички разрушенных тканей. Для организма это токсины, вызывающие повреждения его клеток и болевую реакцию;
- Физические перегрузки – если человек перенёс большие и длительные нагрузки, возможно появление боли в ногах и руках как ответ организма на растяжение связок и возникновению микротравм костей.
Перечисленные причины наиболее часто приводят к болезненности, которая обычно говорит о разрушительных процессах на клеточном уровне. При воздействии причинных факторов кости истончаются, а связки и хрящи становятся менее эластичными. Как следствие со временем развиваются микротравмы, которые приводят к возникновению боли.
Интересно!
Многие спрашивают, почему болят кости и суставы всего тела у женщин. Виновники тому половые гормоны – эстрогены. Во время климакса их уровень уменьшается, что приводит к хрупкости костей, а иногда – разрушению суставов.
Методы лечения
Когда болят все суставы и кости это признак распространённого процесса, при котором болезнь не атакует конкретный сустав, а оказывает негативное влияние на весь опорно-двигательный аппарат. Из описанного выше ясно, что к болям приводят различные расстройства, требующие определённого подхода к лечению.
Помимо индивидуальной методики терапии у каждой патологии существуют и схожие подходы к избавлению от недуга. Поэтому в большинстве разделов будут разбираться основные принципы лечения и их индивидуальные особенности в лечении определённых видов заболеваний.
Медикаментозная терапия
Если ломит кости и болят суставы, но нет признаков простуды – доктор обязательно назначит обезболивающие препараты. Это золотой стандарт в лечении любых патологий опорно-двигательного аппарата, сопровождающихся болезненностью и дискомфортом в твёрдых и мягких тканях.
Для купирования боли назначаются два основных вида препаратов:
- Нестероидные противовоспалительные препараты (Найз, Мовалис, Целекоксиб, Индометацин) – оказывают сильное обезболивающее воздействие, снимают отёк и воспаление. Показаны как при болях в суставах – артралгиях, так и в костях. Оказывают быстрое воздействие, продолжительность зависит от конкретного препарата. Наиболее оптимальным является приём таблеток и нанесение мазей. Особо эффективные назначаются по рецепту, курс лечения не должен превышать 14-ти дней;
- Глюкокортикостероиды (Дексаметазон, Бетаметазон, Преднизолон и т.д.) – второй этап обезболивания, показан при неэффективности нестероидных анальгетиков. Препараты очень сильные, но обладают большим количеством осложнений, особенно при длительном применении. Наиболее эффективны внутрисуставные уколы в тазобедренный сустав, колено или голеностоп. Отпускаются по рецепту, курс терапии определяет лечащий врач.
Запрещается самостоятельное лечение гормональными анальгетиками или одновременный приём двух и более препаратов.
Дополнительно могут назначаться:
- Препараты кальция – для укрепления костей;
- Витамины и микроэлементы – для восстановления организма;
- Хондропротекторы – с целью регенерации тканей суставов;
- Средства с гиалуроновой кислотой – показаны при недостаточном количестве суставной смазки, в отдельных случаях снимают боль и улучшают подвижность, улучшают качественное деление клеток.
Особенности медикаментозной терапии в зависимости от вида заболевания
Методы лечения дополняются определёнными препаратами в зависимости от причины болей. При наличии ревматизма, ревматоидного артрита или некоторых аутоиммунных заболеваний костей и суставов пациенту выписываются базисные противоревматические препараты:
- Азатиоприн;
- Метотрексат;
- Циклоспорин;
- Месалазин;
- Хлорохин;
- Доксициклин.
Если основной причиной болезни является инфекционное заражение – назначаются антибиотики. Наиболее эффективным является внутримышечное или внутривенное введение, в редких случаях показ приём таблеток.
Диета
Питание при болях должно исключать ухудшение симптоматики основной патологии и обеспечивать организм необходимым количеством энергии и строительно материала. Поэтому меню подбирается комплексное, с разнообразными продуктами питания, которые должны быть полезны, но не причинять вреда пациенту.
Базовые требования к питанию при болях в костях и суставах:
- Включите в рацион пищу, содержащую белки – это необходимый строительный материал для организма, который восстановит ваши кости и суставы, обеспечит иммунитет необходимым ресурсом;
- Не лишним будет употребление продуктов, богатых кальцием – это укрепит ваши кости. При недостатке этого элемента костная ткань становится хрупкая и легко разрушается;
- Кушайте изделия, богатые желатином – он жизненно необходим для хрящей, а также способствует выработке суставной жидкости;
- Ограничьте в рационе соль – её избыток при некоторых заболеваниях приводит к нарушению минерального обмена и отложению осадков на стенках суставов и окружающих тканях;
- Включите в меню сырые овощи и фрукты – для повышения сопротивляемости организму необходимы витамины в сбалансированном состоянии, которые содержаться свежих растительных продуктах питания.
На заметку!
«Золотым правилом» лечения при всех заболеваниях опорно-двигательного аппарата является ограничение в рационе калорийности с целью контроля веса. При его избытке кости и суставы разрушаются под весом собственного тела.
Особенности диеты при некоторых заболеваниях
В зависимости от причины меню может иметь некоторые отличия или дополнения. Несмотря на то, что основные правила питания схожи, в зависимости от причины существуют следующие особенности:
- Если человек болен подагрой, необходимо исключить из рациона или свести к минимуму количество продуктов, богатых пуриновыми соединениями и щавелевой кислотой – шпроты, мидии, лосось, говядина, печень и т.д. Таблицу с разрешёнными и запрещёнными продуктами можно найти в интернете;
- При ревматизме и ревматических заболеваниях необходимо ограничить жидкость до 1,2 л в сутки, соль и калорийность. Нежелательны продукты, способные вызвать аллергию;
- Если диагностирована или другие болезни, разрушающие суставы – нежелательно употребление полуфабрикатов, фаст-фуда и шоколада. Последний продукт «вытягивает» из костей кальций и делает их более хрупкими. Желательно включить в рацион антиоксиданты, которые замедляют воспалительную реакцию.
Для более грамотного составления меню необходимо обратиться к диетологу – доктор знает все тонкости питания при определённых заболеваниях и составит меню, с учётом особенностей вашего организма.
Физиотерапия
Данный способ лечения не имеет особых отличий в зависимости от причины болей и проводится строго в период ремиссии – когда медикаменты сняли боль и пациент ощущает заметное улучшение. С этой целью показана физиотерапия – необходимая для укрепления костей и суставов. Под влиянием процедур происходит расширение сосудов и улучшение притока крови, а каждая клеточка получает больше кислорода и питательных веществ.
Наиболее распространённые методы физиотерапии для лечения болезней опорно-двигательного аппарата:
- Лекарственный электрофорез;
- Магнитотерапия;
- Лечение лазером;
- Прогревающие процедуры;
- Ударно-волновая терапия.
После воздействия лечебных процедур регенерация костной и соединительной ткани повышается, что способствует быстрому восстановлению костей и суставов.
Лечебная физкультура и массаж
Обе методики применяются в период ремиссии и только при отсутствии болей. Механизм действия направлен на укрепление опорно-двигательного аппарата при помощи умеренных физических нагрузок и разминки. В результате улучшается кровообращение в поражённых тканях, снимаются отёки и улучшается питание клеток.
Народная медицина
Рецепты народных знахарей применяются как дополнение к основному лечению. Большинство способов такой терапии носят симптоматическую направленность – снимают боль, облегчая страдания больного. Наиболее популярны компрессы – прикладывание к поражённой области различных трав, растворов или смесей для снятия боли.
Распространённые компрессы для снятия боли в домашних условиях:
- Прикладывание марли, смоченной в новокаине или водке;
- Примочка с Димексидом;
- Компресс из трав ромашки на спирту;
- Прикладывание листьев капусты, свеклы или тёртого картофеля.
На заметку!
В интернете можно найти ещё много рецептов народных знахарей. Всегда стоит помнить о том, что они снимают боль и воспаление, но не лечат основное заболевание.
Боли в костях и суставах по всему телу всегда говорят о системной патологии. Не стоит оставлять этот факт без внимания и сразу же записаться на приём к врачу и начать основное лечение.
Ситуация, когда болят кости ступней, может застать врасплох, поскольку у здорового человека неприятные ощущения в этой части ног не появляются. Но длительное нахождение на ногах, тяжелые физические нагрузки, проблемы с кровоснабжением и частые отеки голени приводят к тому, что начинается разрушение тканей.
Чаще всего болят кости стопы при хондропатии (разрушении хрящевых оболочек), остеопорозе, деформации, смещении и травмах. Но в большинстве случаев при детальной диагностике выявляется, что болезненность локализуется в области мягких тканей: связок, фасциий, сухожилий и мышц. Примерно половину ото всех клинических случаев составляет плантарный фасциит - заболевание, при котором поражается длинная связка. Еще 20 % случаев приходится на поражение подошвенного нерва на фоне диабетической нейропатии.
Если болят кости на ступнях ног, то необходимо исключать в первую очередь травмы и растяжения связок и сухожилий, затем доктор проводит дифференциальную диагностику косолапости и плоскостопия. Также важно учитывать общую нагрузку на ноги, возможность развития ревматоидных процессов, влияние неправильно выбранной обуви, появление признаков туннельного синдрома, компрессии корешковых нервов в пояснично-крестцовом отделе позвоночника или седалищного нерва.
Если у вас болят кости стопы ног, не занимайтесь самостоятельной диагностикой и лечением. Обратитесь за медицинской помощью. Только опытный врач сможет поставить точный диагноз и назначит эффективное лечение.
В Москве вы можете получить совершенно бесплатно консультацию врача ортопеда. Запишитесь на прием к доктору этого профиля в нашей клинике мануальной терапии. В ходе приема вам будет поставлен точный диагноз. Также вы узнаете обо всех возможностях и перспективах лечения.
Болят кости стопы: причины и заболевания
Если болят кости стопы, причины могут скрываться как за серьезными заболеваниями, так и за ортопедическими проблемами. Для того, чтобы понимать, насколько эта проблема вероятна, стоит узнать что в двух стопах ног располагается 25 % ото всего числе костей человеческого тела. В одной стопе взрослого человека насчитывается 26 косточек разного типа и размера. А у детей в возрасте до полутора лет на 2-3 косточки больше. В процессе развития стопы в младенческом возрасте они атрофируются.
Все кости стопы разделены на три группы: плюсневые, предплюсневые и фаланговые (образующие пальцы). Чаще всего проблемы возникают с фаланговыми косточками - из по три на каждом пальчике кроме большого (тут две). При неправильном выборе обуви пальцы стопы находятся в стесненном положении, в них нарушается кровоток. В результате начинается деформирующий остеоартроз с утолщением головок косточек, входящих в межфаланговые суставы.
Вторая группа заболеваний застрагивает плюсневую группу. Это пять трубчатых костей, которые образуют основание стопы. на него приходится максимальная физическая нагрузка при ходьбе и беге. Если у человека развивается поперечной плоскостопие с уплощением одноименного мышечного свода стопы, то амортизационных и механическая нагрузка распределяется неправильно. Это приводит к грубой деформации плюсневых косточек.
За плюсневыми костями следует три клиновидные косточки, они соединены с ладьевидной и кубовидной костями. Этот отдел поражается при продольном типе плоскостопия. если продольный мышечный свод стопы уплощается, то возникает деформация всей стопы. Происходит смещение клиновидных косточек, они нарушают целостность ладьевидной и кубовидной костей. На их поверхностях начинается процесс образования грубых костных наростов.
В области пятки располагается таранная и пяточная кости. Они также являются опорными и в их области крепятся подошвенная фасция, ахиллово сухожилие и другие важнейшие части опорно-двигательного аппарата, обеспечивающего возможность осуществления шагов.
Основные заболевания, которые являются причинами того, что болят кости стопы:
- неправильная постановка ног в виде плоскостопия и косолапости;
- вальгусная или варусная деформация большого пальца стопы;
- искривление голеней, приводящее к изменению анатомической конфигурации стопы;
- диабетическая стопа в сочетании с ангиопатией или нейропатией;
- туннельные синдромы в области подошвенного нерва;
- деформирующий остеоартроз межфаланговых и фалангово-плюсневых суставов;
- подошвенный фасциит;
- пяточная шпора;
- остеопороз с разрушением костной ткани и замещением её участков отложениями солей кальция.
Косвенными причинами появления болей в костях стоп могут стать следующие факторы негативного воздействия:
- избыточная масса тела, которая увеличивает пропорционально нагрузку на все суставные поверхности нижних конечностей;
- искривление позвоночника и нарушение осанки, сказывающиеся на распределении амортизационной нагрузки;
- неправильный выбор обуви, в том числе и по сезону, что приводит к периодическому переохлаждению в зимнее время и повышенному потоотделению в жаркое время года;
- дефицит кальция в рационе питания или нарушение процесса его усвоения на фоне хронических заболеваний тонкого и толстого кишечника;
- дефицит витамина D, который необходим для профилактики остеопороза у взрослых и рахита у детей;
- нарушение кровоснабжения нижних конечностей (варикозное расширение, атеросклероз, облитерирующий эндартериит);
- работа с длительным нахождением на ногах (продавец, парикмахер, строитель и т.д.);
- многочисленные травмы голеностопного сустава;
- ношение обуви на высоком каблуке.
При исключении этих факторов негативного воздействия можно проводить активную профилактику многочисленных патологий.
Почему болят кости ступни на стопах ног?
Выше мы разобрали самые распространенные причины того, почему болит кость ступни, но это далеко не все факторы негативного воздействия. Огромную роль в развитии патологии играет образ жизни, которые ведет пациент. Если он занимается регулярно физической культурой, правильно организует свой рацион питания и использует качественную обувь, то проблем с ногами, как правило не возникает.
Если эти правила регулярно нарушаются, то возникают вопросы о том, почему болят кости на ступнях ног и что можно предпринять для облегчения данного симптома. Болезнь Келлера является довольно частым ответом на вопрос о том, почему болят кости стопы и при этом стандартное лечение не помогает облегчить состояние пациента.
Это заболевание связано с разрушением хрящевой ткани, которая как капсула покрывает каждую даже самую мелкую косточку в стопе ноги. Остеохондропатия костей стопы может развиваться в достаточно раннем возрасте. Диагностируются случаи появления разрушительных очагов в возрасте 5 - 7 лет. Но чаще всего первичные клинические признаки появляются в подростковом возрасте.
Это связано с тем, что при половом созревании происходит выбор большого количества гормонов. Они могут оказывать негативное влияние на хрящевые ткани во всем организме. Первичный фактор негативного влияния сказывается на кровоснабжении хрящевой ткани. Она не обладает собственной капиллярной сетью и может получать питание и жидкость только из окружающих тканей. При болезни Келера этот процесс нарушается. Возникает обезвоживание хрящевой ткани и постепенный распад. На второй стадии уже начинаются дегенеративные процессы в области оголенной костной ткани. На третей стадии это уже проявляется в виде многочисленных костных мозолей и отложений солей кальция.
У взрослых ответом на вопрос о том, почему болят кости стопы ног, может стать диагноз плантарного фасциита или пяточной шпоры. Эти патологии разнесены по времени. Пяточный фасциит развивается в достаточно молодом возрасте - чаще всего болеют люди 25 - 35 лет. Подошвенная фасция - это связочная ткань, которая проходит через всю стопу, крепится в области пяточной кости. При чрезмерном растяжении в ней возникают микроскопические разрывы. В них скапливается капиллярная кровь и начинается процесс асептического воспаления. В местах воспалительной реакции за счет отложения фибриновых волокон образуются грубые рубцы.
Именно по этой причине плантарный или подошвенный фасциит становится причиной развития пяточной шпоры в более зрелом возрасте. Т.е. если в возрасте 30-ти лет у человека возник плантарный фасциит, то в возрасте 60 - 65 лет с высокой долей вероятности у него начнется процесс деформации пяточной кости (шпора).
Не стоит исключать развитие остеопороза - заболевания, связанного с утратой костной тканью своей физиологической плотности. Сложность диагностики заключается в том, что на рентгенографических снимках характерных очаги остеопороза видны только на поздних стадиях, когда у пациента начинают постоянно возникать переломы и трещины.
При остеопорозе возникает тотальный дефицит солей кальция и фосфора. Это может быть связано с нарушением гормонального фона. напрмиер, данное заболевание часто диагностируется у женщин, входящих в фазу климактерической менопаузы. В молодом возрасте остеопороз может быть связан с большой массой тела, нарушением работы толстого кишечника, дисфункцией щитовидной железы и т.д. Боль в костях стопы при остеопорозе носит разлитой характер - она распространена по всей поверхности подошвы. Возникает чаще всего после серьезных физических нагрузок. на начальной стадии проходит после кратковременного отдыха. Постепенно интенсивность боли нарастает, а время, необходимое для е устранения, удлиняется. необходимо проводить денситометрию - измерение плотности костной ткани в области локализации болезненности.
Болит большая кость на ступне сбоку
Если болт кость на ступне сбоку, то стоит проводить дифференциальную диагностику с целью исключения плоскостопия. При этом виде нарушения постановки стопы происходит деформация костной ткани за счет перераспределения физической нагрузки при ходьбе и беге.
Довольно часто болит большая кость на ступне, которая располагается в области пятки. В большинстве случаев это симптом развития пяточной шпоры. Достаточно сделать рентгенографический снимок, для того чтобы исключить данную форму патологии. также стоит обратить внимание на то, что может развиваться деформирующий остеоартроз голеностопного сустава, воспаление ахиллова сухожилия и ряд других патологий.
Что делать, если болят кости ступней ног?
Если болят кости ступни, первое что делать - обращаться к профессиональному ортопеду. Только опытный доктор сможет провести полноценное обследование и поставить точный диагноз. пациенту необходимо понимать, что универсального рецепта для лечения не существует. Если проблемы связаны с распадом хрящевой ткани, то это будет одна тактика лечения, а если боли вызваны проблемами с кровоснабжением, то необходимо применять совершенно другие приемы терапии. Самостоятельно узнать, почему появился симптом - практически невозможно.
Что делать, если болят кости ступней ног в домашних условиях:
- прекратить физические нагрузки;
- если было травматическое воздействие, то в первые часы приложить холод, затем тепло;
- обратиться к травматологу и попросить назначить рентгенографический снимок;
- если костная ткань не изменена, то найти ортопеда и проводить лечение согласно его назначениями.
Следующее, что делать болят, если кости стопы - искать опытного манулаьного терапевта или остеопата. Идеальным вариантом является лечение в специализированной клинике. В Москве вы можете посетить совершенно бесплатно врача ортопеда в нашей клинике мануальной терапии. Вам будет поставлен диагноз и предоставлена исчерпывающая информация о том, как можно проводить эффективное лечение выявленного у вас заболевания.
Могут ли болеть кости, что способствует появлению боли? Эти и другие вопросы будут рассмотрены в статье.
Кости примерно на восемьдесят процентов состоят из компактного вещества, которое образует их плотный наружный слой. Остальное пространство заполнено губчатым веществом, создающим внутренний слой. Процессы костного обмена происходят быстрее в губчатом веществе, поэтому кости, которые в основном состоят из этого вещества, считаются наиболее хрупкими. На протяжении всей жизни индивида в костной ткани происходят процессы разрушения и образования. У взрослого человека ткань обновляется ежегодно на десять процентов. К сожалению, с возрастом скорость разрушения начинает превалировать над восстановлением и, соответственно, риск развития патологий увеличивается.
Классификация заболеваний
Любая принадлежит к определенной нозологической группе заболеваний:
- Дистрофические - связаны с недостаточным питанием, например, рахит.
- Воспалительные - остеомиелит. Причиной его появления является инфекция костных тканей и суставов.
- Диспластические - возникают при нарушении костных форм, в результате которых меняется строение скелета.
- Травматические - трещины, переломы. Несмотря на то что кости обладают повышенной прочностью, они могут не выдержать давления и дать трещину или сломаться.
Болезни, провоцирующие болевые ощущения
Почему болят кости? Существуют патологии, которые вызывают боль в костях различного характера. Рассмотрим некоторые из них.
Патологии костей
В основном у взрослых диагностируют болезни костей, связанные с недостатком в организме витамина D - остеомаляция и остеопороз. Причины низкой концентрации этого витамина следующие:
- неблагоприятные экологические условия для проживания и недостаток ультрафиолетовых лучей;
- плохое усвоение организмом витамина D вследствие сбоя в работе кишечника или почек.
Следующими распространенными заболеваниями признаны:
- Искривление позвоночника, которое проявляется сколиозом, кифозом.
- Остеохондроз - дистрофия в костных и хрящевых тканях.
Причины
Почему болят кости при беременности? В этот период организм женщины претерпевает изменения, в результате которых существенно увеличивается нагрузка на скелет и нижние конечности. Такие явления провоцируют болевые ощущения в костях. Если характер боли не связан с развитием патологического процесса, то после родоразрешения боль проходит.

Среди основных причин боли в костях отмечают следующие:
- избыточная масса тела;
- погрешности в питании;
- травмы различного характера;
- воспалительные процессы в мышцах;
- частые переохлаждения;
- наследственные факторы;
- недостаточная физическая активность;
- простудные и инфекционные недуги;
- регулярные стрессы;
- недостаток витаминов;
- длительные перегрузки физического плана;
- сердечные патологии инфекционной природы.
Обследование
Могут ли болеть кости без выраженных симптомов? Многие поражения кости протекают без особых признаков, поэтому при их распознавании большое значение имеет тщательно собранный анамнез, интенсивность болевых ощущений, локализация патологического процесса, возраст индивида, а также его общее состояние. При изучении анамнеза устанавливается:
- Давность заболевания.
- Была ли травма, так как зачастую именно она является провокатором аномального процесса. При поражении кости моментально нарушаются ее функции и появляется припухлость. При патологическом процессе эти симптомы выявляются через некоторый период.
- Ранее перенесенные заболевания - туберкулез, сифилис, остеомиелит и другие. Владея такой информацией, легче установить природу болезни костей.
- Наследственность - она имеет значение при диагностировании некоторых видов дисплазий.
- Характер и природа боли. Боль является одним из самых ранних симптомов поражения кости. По характеру и локализации она может быть различной. Например, внезапная, острая боль, возникшая без каких-либо видимых причин, свидетельствует о возможном патологическом переломе. А длительные болевые ощущения распирающего характера характерны для опухолевого процесса. Кроме того, боли в основном отраженные, т. е. они возникают не в том месте, где расположен очаг патологии. Например, боль сконцентрирована в коленном суставе при повреждении тазобедренного сустава.

Доктор осматривает пациента в стоячем и лежачем положении, сопоставляя симметричные участки тела. С помощью пальпации врач легко может выявить аномальные состояния, если кость расположена близко к поверхности - стопа, кость большеберцовая. При осмотре также выявляют распространенность костного поражения, его форму, уплотнение и припухлость мягких тканей. Исследуя всю нижнюю конечность, более подробно определяют состояние суставов. Кроме того, используются аппаратные методы исследования - МРТ, КТ, УЗИ, рентгенография.
Остеопороз и причины его возникновения
Остеопороз - так называется болезнь скелета, при которой нарушается строение и снижается прочность костной ткани. Кости становятся хрупкими и истончаются в результате довольно часто возникают переломы. Начинается заболевание незаметно, и на начальных стадиях симптомы отсутствуют, а процессы разрушения кости уже происходят.
Женское население наиболее подвержено этому недугу и чаще всего в период менопаузы, которая признана главной причиной развития этой болезни. Яичники не синтезируют эстрадиол после прекращения менструального цикла, поэтому возникают проблемы с удержанием кальция в костной ткани. У мужчин в возрасте старше 65 лет уменьшается концентрация тестостерона, который так же, как и эстрадиол, препятствует вымыванию кальция из костей. Кроме этого, известно и много других факторов, влияющих на развитие остеопороза.
Причины хрупкости костей, которые возможно скорректировать самостоятельно:
- недостаточное употребление молочной продукции, фруктов и овощей;
- табакокурение;
- употребление большого количества спиртосодержащих и кофейных напитков;
- дефицит витамина D;
- гиподинамия.
Факторы, на которые не повлиять, т. е. неустранимые:
- хрупкое телосложение;
- монголоидная или европеоидная раса;
- ранняя менопауза;
- аменорея;
- отсутствие родов;
- возраст;
- наследственный фактор.

Патологические состояния, которые увеличивают риск развития остеопороза:
- Злокачественные опухоли - лейкозы, миеломная болезнь, лимфомы.
- Желудочно-кишечные - хирургические операции на желудке, целиакия, цирроз печени.
- Эндокринные - болезнь Иценко-Кушинга, тиреотоксикоз, сахарный диабет, надпочечниковая недостаточность.
- Метаболические - амилоидоз, анемия гемолитическая, болезни почек в хронической стадии, гемофилия, гемохроматоз, введение питательных веществ в организм индивида, минуя ЖКТ.
Медикаменты, способствующие развитию остеопороза:
- цитостатики;
- имеющие в своем составе алюминий, литий;
- противосудорожные;
- аналоги гонадолиберина - «Гозерелин», «Бусерелин» и другие;
- глюкокортикоиды;
- «Гепарин»;
- «Левотироксин».
Болевые ощущения в стопе при ходьбе
Зачастую на приеме у доктора индивиды жалуются, что у них при ходьбе болят кости стопы. Существует несколько причин, объясняющих такое явление:
- травмы;
- плоскостопие;
- пяточная шпора;
- фасциит подошвенный;
- болезнь Келлера;
- остеопороз;
- вальгусная деформация сустава.

При появлении дискомфорта и боли кости на стопе следует обратиться в учреждение здравоохранения для диагностики и подбора терапии. В запущенных случаях высок риск снижения качества жизни и нанесения вреда здоровью.
Болят кости на ногах ниже колена: причины и лечение
Известны следующие причины боли:
- нарушение водно-солевого баланса;
- радикулит, артроз, артрит;
- беременность;
- растяжение связок;
- повреждение мышц нижней конечности;
- травма, сильный ушиб.
Кроме того, кость ниже колена может беспокоить из-за:
- избыточного веса;
- кисты;
- ущемления нервов.
Таким образом, если болит кость от колена до ступни, то это указывает на повреждение или серьезную патологию.
Лечение осуществляется как в амбулаторных, так и в стационарных условиях. Кроме лекарственных средств, пациентам рекомендуют лечебную физкультуру, физиопроцедуры, принятие ванн, изменение рациона и снижение веса. Выбор тактики лечения зависит от тяжести повреждения. При интенсивной боли первоначально ее купируют, а далее снимают воспалительный процесс. При серьезных травмах показано хирургическое вмешательство.
Важно помнить, что своевременное выявление причины образования болевого синдрома в кости ниже колена и адекватное лечение позволят справиться с этой проблемой довольно быстро и эффективно.
Боль при переломах
Почему болит нога после перелома? При переломе индивид испытывает острейшую боль уже в момент повреждения. Такое явление связано с поражением:
- нервных стволов;
- мягких околокостных тканей;
- костей.
В результате разрушения ткани высвобождаются вещества, провоцирующие воспалительный процесс. Поэтому происходит сбой в локальном кровотоке, усиливается отечность, увеличивается чувствительность тканей в несколько раз. Человек начинает ощущать боль не только во время движения, но и при любом прикосновении к поврежденной конечности. Кость после перелома болит по причине повреждения вместе с ней и рецепторов, расположенных в наружных костных оболочках и отвечающих за формирование, передачу нервных импульсов.
При патологических переломах, спровоцированных онкологией, разрушаются нервные окончания, поэтому пациент практически не испытывает боли.
Различные методы терапии
Способы лечения костей:
- Фармакотерапия - прием медикаментов разных фармакологических групп.
- Грязелечение - для улучшения кровообращения.
- Занятия физкультурой - плавание, ходьба, упражнения на растяжку.
- Физиотерапия - способствует активизации процессов обмена в хрящевых и костных тканях.
- Диетическое питание - подразумевает употребление продуктов, обогащенных кальцием и желатином, ограничение приема соли и сахара, а также полный отказ от спиртосодержащих напитков.
- Массаж - укрепляет мышцы, повышает тонус.
- Иглоукалывание - положительный эффект достигается путем воздействия на определенные точки.
- Хирургическое вмешательство - это крайняя мера, применяется в случае отсутствия результата от других способов лечения.
Использование таких медицинских изделий, как корсет, наколенники, ортез облегчают состояние пациента и снижают болевой порог. Выбор метода лечения определяется доктором для каждого индивида с учетом противопоказаний.
Средства для укрепления костей
Витамины для укрепления костей и суставов: водорастворимые - B, C; жирорастворимые - A, D, E, K. Краткая характеристика витаминов:
- A или ретинол - обладает антиоксидантными свойствами, принимает участие в фосфорно-кальциевом обмене, увеличивает прочность ткани кости. Применяется для профилактики остеопороза. Предотвращает деформацию сустава.
- K - способствует восстановлению тканей хряща при повреждениях. Участвует в росте костных клеток.
- B - витамины этой группы восстанавливают эластичность суставных поверхностей, укрепляют коллагеновые волокна.
- D - увеличивает прочность скелета, принимает участие в обмене фосфора и кальция, регулирует поступление фосфора, способствует более хорошему усвоению кальция.
- C, или аскорбиновая кислота, является главным элементом соединительной ткани. Улучшает кровоток в суставе, препятствует разрушению костей, синтезирует коллаген.
- E, или токоферол, уменьшает воспаление, усиливает регенерацию.

Могут ли болеть кости, если в организме недостаток витаминов и минералов? Ответ на этот вопрос утвердительный. Для укрепления суставов и костей используют комплексные пищевые добавки и препараты, содержащие, помимо витаминов, минеральные и иные вещества:
- «Компливит кальций D3 форте» - увеличивает плотность костной ткани, восполняет нехватку витамина D и кальция.
- «АртриВит» - восстанавливает метаболические процессы в соединительной и костной ткани, а также снимает отек и боль в суставах.
- «Ортромол Артро плюс» - нормализует процессы обмена в ткани хряща. Способствует восстановлению двигательной активности при травмах.
- «Кальцемин» - укрепляет суставной аппарат, повышает упругость костей.
- «Комплевит Хондро» - восстанавливает поврежденные хрящевые ткани и оболочки суставов, сохраняет прочность и целостность костей.
«Кальцемин Адванс»: инструкция по применению
Выпускается лекарство в виде таблеток, покрытых специальной пленочной оболочкой. Доктора рекомендуют этот препарат при следующих состояниях:
- При необходимости дополнительного поступления в организм индивида витамина D, кальция и минералов.
- В качестве комплексного лечения и профилактики: остеопороза, дефицита марганца, меди, магния, цинка, кальция, бора, витамина D.
Действующие вещества, входящие в состав препарата «Кальцемин Адванс»:
- Соли кальция. Этот микроэлемент принимает активное участие в формировании ткани кости, увеличивает ее плотность, снижает резорбцию, способствует укреплению суставов и кости, а также предупреждает возникновение патологий опорно-двигательного аппарата. Соли кальция в виде цитрата обеспечивают усвоение кальция организмом индивида независимо от состояния ЖКТ, не вызывают риска возникновения камней в почках, так как не увеличивают наличие кальция и оксалатов в урине, снижают риск развития железодефицитной анемии, способствуют улучшению регулирования кальциевого гомеостаза, положительно влияя на концентрацию паратгормона.
- Колекальциферол - регулирует кальциево-фосфорный обмен, участвует в становлении костного скелета, сохраняет структуру костей.
- Оксид магния, меди и цинка. Последний благоприятно воздействует на плотность костной ткани. Цинк и магний нужны для производства органического костного матрикса. Магний участвует в зарождении тканей кости и мышц. Медь влияет на развитие костной ткани путем участия в производстве эластина и коллагена.
- Сульфат марганца - принимает участие в производстве протеогликанов, что способствует улучшению качества костной ткани.
- Натрия борат - уменьшает риск дефицита колекальциферола, предотвращает развитие остеопороза, улучшает адсорбцию кальция.
Из вспомогательных веществ - микрокристаллическая целлюлоза, соя, стеариновая кислота и др.

Из побочных явлений отмечают:
- аллергические и анафилактические реакции;
- рвоту;
- диарею;
- тошноту;
- метеоризм.
Согласно инструкции по применению, «Кальцемин Адванс» противопоказан при:
- непереносимости компонентов медикамента;
- аллергии на сою или арахисовое масло;
- почечной недостаточности;
- туберкулезе в активной фазе;
- мочекаменной болезни;
- злокачественных новообразованиях;
- гиперкальциемии;
- детям до двенадцатилетнего возраста;
- некоторых других состояниях.
В период ожидания малютки и при естественном вскармливании принимают препарат строго по назначению врача только после оценки риска и пользы. Продолжительность приема, а также суточная доза препарата зависит от выбранной тактики лечения и определяется индивидуально для каждого больного.
Рацион при заболеваниях костей
Для профилактики болезней, таких как окостенение суставов, остеоартроз, ревматоидный артрит и другие, у людей старшего возраста необходима специальная сбалансированная диета. Основной целью ее является улучшение обменных процессов в костных и хрящевых тканях, а также активация процессов образования суставной жидкости. Предпочтение следует отдать продуктам, в которых содержатся следующие вещества:
- Микроэлементы - медь, цинк, селен, магний.
- Жирные кислоты.
- Витамины - A, C, E.
- Кислоты - линоленовая, олеиновая, линолевая.
Однако важно помнить, что употребление продуктов должно соответствовать определенным нормам, которые рекомендованы доктором. В противном случае погрешности в питании утяжелят течение заболевания костей.
Продукты из пшеницы следует ограничить, а полностью из рациона исключить:
- копченую рыбу и мясо;
- мясные консервы;
- колбасы вареные и салями;
- жирную молочную продукцию;
- животные жиры за исключением рыбьего жира.
Профилактика
- Обязательный отдых днем не менее двух часов.
- Не допускать переутомлений.
- Больше ходить пешком.
- Отказаться от бега.
- При спуске и подъеме по лестнице первой опускать или поднимать здоровую конечность, далее к ней приставлять больную ногу.
- Носить мягкую и удобную обувь.
- Отдать предпочтение ортопедическому матрасу.
- Ограничить прием белковых продуктов, отказаться от грибов и соблюдать специальную диету.
- Не поднимать более пяти килограммов.
Заключение
В теле человека находится более двухсот костей. Могут ли болеть они? Болевой синдром зачастую связан с заболеваниями или травмой. Для успешного лечения и предотвращения осложнений необходимо своевременное обращение к доктору и постановка точного диагноза. В зависимости от характера, степени тяжести и места локализации боли в кости врач подбирает лечение. Важно помнить, что чем старше пациент, тем сложнее болезнь поддается терапии.
Рацион
При проблемах с костями и суставами пациенту изменяют рацион: из меню устраняются жареные и копченые блюда, сладкое, бобовые, жирное – они способствуют развитию воспалительных явлений в суставном аппарате. В рационе должны быть продукты с высоким содержанием А, Е, С.
Лечебная гимнастика
Также эффективный метод при начальных проявлениях болезни. Упражнения гимнастики для стоп при регулярном выполнении возвращают подвижность суставам, снимают спазмы мышц, укрепляют свод стопы.
- Поднимать с пола лист бумаги и небольшие предметы пальцами ног и класть их в руку.
- Разводить пальцы ног так, чтобы они не прикасались друг к другу в течение минуты, сгибать пальцы и разгибать.
- Напрягать свод стопы с удержанием его в таком состоянии около 40 минут.
- Рисовать карандашом буквы или цифры, удерживая его в пальцах ног.
- Перекатывать бутылку с водой или скалку стопой в течение двух минут.
- Расправлять пальцами ног скомканную на полу ткань.
- Ходить босиком и на носочках.
При всей простоте гимнастики ее регулярное выполнение один раз в день дает хорошие результаты.
На запущенных стадиях болезни косточку возле большого пальца лечить приходится с помощью следующих методов:
- Курс , снимающих боль, воспаление, отек мягких тканей. Как правило, это препараты на основе индометацина и диклофенака, назначаются они в виде инъекций и таблеток , а также локально в виде мазей ( или , ).
- Физиотерапия, в частности, ударно-волновая терапия , разрушающая костно-хрящевой нарост и способствующая восстановлению тканей и функций сустава. При очень выраженных болях на область растущей косточки воздействуют рентгенотерапией, применяют также фонофорез и электрофорез.
- Лечебная физкультура со специально разработанными упражнениями для укрепления мышц стопы и возвращения суставам подвижности.
В случае неэффективности консервативного лечения и при наличии интенсивных болевых явлений нарост устраняют хирургическим путем.
Операция
Методик удаления косточки возле большого пальца существует достаточно много, выбираются они в зависимости от показаний. Чаще всего применяется остеотомия, заключающаяся в укорочении плюсневой кости и восстановлении большого пальца в его обычное положение. Может быть закрытой, когда манипуляции с костью проводятся через небольшой прокол и не оставляют в дальнейшем рубцов, и открытой – с разрезом кожи и мягких тканей.

Реабилитация после хирургической операции длится примерно три месяца, когда пациент должен носить специальную обувь, после чего перейти на ортопедические модели.
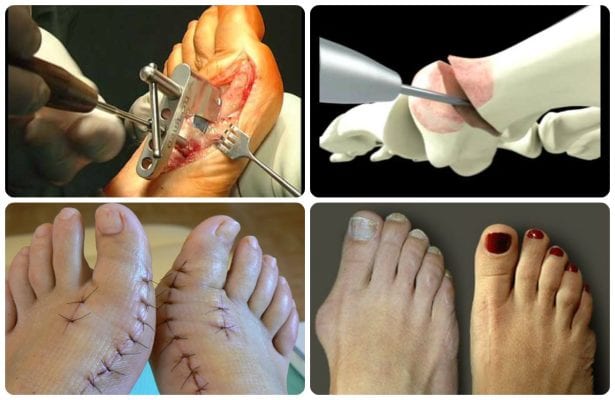
Народные средства
Лечение косточки народными средствами применяется для стихания боли и воспаления.. Причину роста они не убирают, поэтому могут рекомендоваться как временные способы облегчения состояния:
- Настойка из йода и цветов одуванчика: 100 г слегка просушенных цветков заливается йодом, настаивается 5 дней в темноте. Наносить настойку на больное место нужно, предварительно распарив ноги, ежедневно, курс - две недели.
- Ванночка для ног из и йода: на 1 литр теплой воды кладется 2 столовых ложки морской соли и добавляется 10 капель 5% йодной настойки. Держать ноги в ванночке нужно 15 минут, всего 30 дней. После нее на стопы можно нанести йодную сеточку.
- Компресс из капусты и меда: на распаренные в теплой ванночке ноги наносится мед – в область выросшей косточки. Кладется размягченный капустный лист, компресс фиксируется бинтом и оставляется на ночь. Утром ноги ополоснуть теплой водой. Повторять компресс примерно месяц.

После избавления от косточки на стопах пациентам рекомендуется также продолжать носить соответствующую обувь с ортопедическими стельками, придерживаться диеты, повторять курс гимнастики.
Определенная тревога и беспокойство появляются у человека, который ощущает боль в костях. Страх перед опасным заболеванием заставляет обратиться к врачу. Мало кто знает, что симптом не всегда имеет патологическое начало. Сильные перегрузки во время интенсивной физической активности могут стать одной из причин появления болезненности. Конечно, множество болезней проявляются костной болью различного характера и интенсивности. Для успешного лечения потребуется точная диагностика причины болевых импульсов. В терапию традиционно входят препараты, физиотерапия, массаж и ЛФК.
Почему болят кости?
Одной из основных жалоб, которую можно услышать на приеме у доктора – ломота или боль в костях. Внезапная или хроническая ноющая болезненность может стать последствием травм, инфекционных заболеваний или патологий основного характера.
Нередко неприятное болевое чувство появляется у метеочувствительных людей. Особенно внимательно нужно отнестись к подобному симптому у людей после 60 лет, когда дегенерация костной ткани может стать закономерным процессом.
Человеческий скелет насчитывает более двухсот костей, соединенных в одно целое при помощи соединительной ткани. От здоровья костной системы зависит состояние всех органов и систем организма. Деформационные изменения различного характера могут повлиять не только на походку или осанку человека, но и вызвать сбои в работе сердца или центральной нервной системы.
Для поддержания костной структуры в оптимальном состоянии потребуется слаженность кровеносной системы и обменных процессов. Кровь выполняет транспортную функцию и доставляет к костям не только питательные вещества и кислород, но и «строительные» соединения, которые являются непосредственными участниками реакций костеобразования. Обменные сбои, нарушения иннервации различной этиологии вызывают боль в костях, которая свидетельствует о патологическом процессе, который необходимо срочно устранить.
Причины
Боль в костях – полиэтиологический симптом. Болевая реакция может поражать любую части тела человека. Дискомфортные ощущения становятся результатом неправильного питания или опасного заболевания, которое не зависит от образа жизни.
К основным причинам боли в костях относят следующие факторы:
- Перегрузка опорно-двигательного аппарата во время занятий фитнесом. Такое явление появляется у нетренированных людей, которые внезапно решили заняться спортом, или при непривычно повышенной нагрузке на кости и суставы.
- Дефицит микроэлементов (магния, кальция) и витаминов группы B, D.
- Малоподвижный образ жизни, ожирение.
- Травматизм стоит на одном из первых мест при появлении болевой реакции. Повреждения с нарушением анатомической целостности тканей или без него являются источником синдрома, который может отличаться по силе и длительности.
- Патологические изменения, связанные с воспалительными или инфекционными процессами с вовлечением костной ткани.
- Нарушение кроветворения и иммунных процессов с поражением красного костного мозга.
- Дегенерация тканей, вызывающая деформацию и разрушение костной ткани, или сбой в обменных процессах, что часто является следствием друг друга.
- Опухолевидные разрастания, локализующиеся в костях, которые имеют злокачественную природу происхождения.
Характеристика болей в костях
Отметив особенность проявления болезненных ощущений можно предположить причину негативной реакции организма. При локальном раздражении нервная система передает закодированный сигнал, который преобразуется в болевой синдром.
 Главный ревматолог: "Если начали болеть суставы рук и ног, срочно исключите из рациона...
Главный ревматолог: "Если начали болеть суставы рук и ног, срочно исключите из рациона...
Если боли предшествовала интенсивная нагрузка при занятиях спортом, тяжелой физической работе, подъеме тяжестей, болезненность может появиться не сразу, а спустя непродолжительное время. В первые дни симптом может отличаться интенсивностью, а позднее становиться слабее. Такие боли не беспокоят ночью, но напоминают о себе при физической активности.
В некоторых случаях боль в костях появляется при нажатии, но не беспокоит в спокойном состоянии. Такая особенность наблюдается в посттравматический период, после инфекционных процессов, при дефиците минеральных веществ. Резкая болезненность при пальпации костной структуры «говорит» о повреждении ее анатомической целостности (при переломах).
Развитие воспалительного процесса в суставах () дает эффект блуждающей болезненности. При такой реакции больной не может определенно указать болезненную точку, болевой эффект распространяется на всю поверхность кости. Прогрессирующий артрит, как и любое воспаление, всегда сопровождается характерной симптоматикой: отечностью, гиперемией, потерей функциональности.
Беременные женщины нередко жалуются на болевое чувство в бедре, голени, стопы и области малого таза. Взаимосвязь наблюдается во время ежедневно растущей нагрузки на кости и сочленения при физиологическом наборе веса. При болях беременных достаточно применения ортопедических изделий для разгрузки опорно-двигательного аппарата: дородовой бандаж, ортопедические стельки, компрессионное белье.
Ночные боли в костях требуют пристального внимания. Симптом может быть признаком развивающегося остита (воспаление костной ткани) или злокачественных новообразований. Боли, беспокоящие в любое время суток, часто сопровождают хронические процессы стойкой дегенерации тканей.

О чем говорит локализация боли
Теоретически боль в костях ощущается на пораженном участке. В действительности это не совсем верное предположение, болезненность может быть иррадиирующей, а очаг патологического процесса удаленным от места боли. В большинстве случаев человек может четко указать, где его беспокоит болевое чувство, что помогает в предварительной диагностике.
Основные участки расположения боли в костях:
- Нижние конечности подвергаются болевой атаке чаще всего. Виной данной локализации является ежедневная нагрузка, которую испытывают ноги. Поэтому появление болезненности при непродолжительной физической активности может указывать на наличие остеопороза, а боль, которая сопровождается расстройством чувствительности и перемежающейся хромотой, о прогрессировании атеросклероза. Бедренная кость болит при или асептическом некрозе головки бедренной кости. Ступни страдают при плоскостопии, невроме Мортона, пяточной шпоре, подошвенном фасциите. Болезненность голени чаще имеет этиологию специфического характера: ночные боли при сифилисе, проявление остеохондропатии – синдром Остгуда-Шлаттера, варикозное заболевание вен, атеросклероз, облитерирующий эндартериит, при траншейной лихорадке, возбудителем который являются платяные вши.
- Кости малого таза болят при дегенеративных () или инфекционных заболеваниях (туберкулез), остеопорозе или болезни Пертеса в юном возрасте. К непатологической причине относится нагрузка и гормональная перестройка во время периода вынашивания ребенка, когда плод растет и оказывает давление на малый таз.
- В области грудной клетки болезненность может возникать по ходу ребер, а также в ключичной кости, грудины или сегментах грудного отдела позвоночника. Болевые ощущения грудной клетки часто бывают результатом остеохондроза, грудного спондилеза. Интенсивная болезненность, напоминающая покалывания, сопровождает воспалительный синдром Титце (реберный хондрит). Острой нейрогенной болью проявляется межреберная невралгия, а изнуряющие боли постоянного характера – при остеосаркоме (онкологии).
- Боль в костях черепа чаще бывает следствием дегенерации шейных позвонков (остеохондроза), при которой болевое ощущение распространяется на область черепной коробки. Гипоксия клеток головного мозга, как результат нарушения кровообращения, сопутствует многим заболеваниям. Быстрорастущие опухоли онкологической этиологии приводят к хронической болезненности, купирование которых невозможно без наркотических анальгетиков.
- Кости верхних конечностей подвергаются активной двигательной нагрузке, поэтому появляющаяся болезненность ухудшает качество жизни человека. Плечо может болеть при растяжении связок или мышц, воспалении синовиальной сумки (бурсите) или при разрастании опухолей, что случается очень редко. Боль в костях предплечья обычно связана с остеомиелитом или эпикондилитом (боль в надмыщелках плечевой кости), также появление симптома обусловлено нарушением иннервации, поражением соединительной и мышечной ткани. В многочисленных костях кистей рук болевая реакция возникает при поражении суставов ревматизмом, подагрой, дегенеративно-дистрофическими процессами.
Сопутствующая симптоматика
Болевой симптом появляется при патологических преобразованиях и всегда сопровождается дополнительными признаками. Так, если человек жалуется на ломоту и боль в костях при проявлениях простудного заболевания (насморк, кашель, гипертермия), в данном случае болевое ощущение является одним из проявлений гриппа или вирусного заболевания.
 Бубновский: Устал повторять! Если ноют колени и тазобедренный сустав, срочно уберите из пищи...
Бубновский: Устал повторять! Если ноют колени и тазобедренный сустав, срочно уберите из пищи...
 Сколько раз повторять! Если начали болеть колени, локти, плечи или бедра, в организме острая нехватка...
Сколько раз повторять! Если начали болеть колени, локти, плечи или бедра, в организме острая нехватка...
Если синдром возникает в ночное время, сочетается с отечностью и деформацией больной кости, подозрение падает на развитие онкологического заболевания. Локализация болезненности в любой части тела, сопровождающаяся частыми переломами костей, повышенной потливостью, увеличением лимфатических узлов и живота, возможно развитие лейкемии (рака крови).
Пронзительная боль на фоне лихорадочного состояния, сильной отечности, потерей двигательной способности, покраснения и формировании свища, из которого вытекает гной, – явный признак остеомиелита. Сочетание боли с увеличением уровня глюкозы в крови, раздражительностью, широко раскрытыми глазами, тахикардией (учащением пульса), повышением артериального давления возможны проблемы эндокринного характера (гипертиреоз).
Боль в костях, при которой отмечаются красные щеки, угри на лице, большой живот, ожирение в верхней части туловища, подавленным состоянием вероятно присутствие гиперкортицизма (увеличение синтеза гормонов надпочечников). Выраженные деформации позвоночника, частые переломы настораживают и предполагают развитие остеопороза.
Нарушение походки в сочетании с ограничением подвижности в суставе может стать следствием остеохондропатии бедренной кости (асептического некроза). Если клиническая картина осложняется увеличением в размере сустава, который краснеет и становится горячим наощупь, вероятнее всего в суставных тканях развивается воспаление – артрит, .

Заболевания
Появление болевого ощущения в костях не выделяется в качестве самостоятельного синдрома. Чаще всего болевая реакция является одним из симптомов многочисленных патологий. К числу болезней, являющихся первопричинами костной боли, относят не только патологии опорно-двигательного аппарата, но и заболевания кровеносной, иммунной системы, а также обмена веществ.
Частые патологии, провоцирующие боль в костях:
- Остеомиелит – гнойный процесс с образованием некротических участков в костной структуре. Причиной может стать инфицированная рана, в результате проникновения возбудителя гематогенным путем (через кровь), при выполнении медицинских процедур в антисанитарных условиях (пломбирование зубов, эндопротезирование). Заболевание имеет яркую клиническую картину: пульсирующую боль, высокую температуру тела (до 40 градусов), рвоту, помутнение сознания (бред, галлюцинации), рвоту. Характерным признаком является образование свищей, из которых сочится гнойный экссудат.
- Артрит – воспалительное заболевание сустава, которое сопровождает боль в костях, отек, покраснение и частичная утрата функции движения. Выраженность симптоматики зависит от динамики воспалительной реакции.
- – динамично развивающаяся болезнь с нарушением метаболических реакций, которая приводит к снижению прочности костной ткани. Среди причин можно выделить наследственный фактор, скудное питание, эндокринные нарушения и другие. Основным признаком является повышенная ломкость костей из-за отсутствия достаточного количества кальция, результатом которой являются частые переломы.
- Туберкулез костей – инфекционная патология, возбудителем которой является палочка Коха. В начале развития у больного наблюдается повышение температуры до субфебрильных значений (37,1 – 37,3 градусов), вялость, тянущие боли. С переходом патологии в артритическую фазу появляется лихорадка, уменьшение длины пораженной конечности, хромота, деформация позвоночника, выраженная болезненность.
- Болезнь Осгуда - Шлаттера – остеохондропатия бугристости большеберцовой кости. Болезни подвергаются юноши и мальчики подросткового возраста. Патология развивается после травматизации голени. В группу риска входят дети, активно увлекающиеся спортом. Первыми признаками являются боли при сгибательных движениях, при надавливании на место поражения ощущается болезненность, при ухудшении болевой синдром становится выраженнее и иррадиирует в переднюю мышцу бедра.
- Бурсит – воспаление синовиальной сумки с образованием болезненного уплотнения (бурсы, наполненной экссудатом). К причинам относят травмы, инфицирование из отдаленных участков поражения. Проявляется клиникой, характерной для воспаления: отечностью, гиперемированными участками, местным повышением температуры тела.
- Асептический некроз головки бедренной кости – дистрофия эпифиза при резком ограничении циркуляции крови в области тазобедренного сустава. Патология относится к разряду остеохондропатий. Некротическое расслоение костной ткани происходит без участия патогенных микроорганизмов. Проявляется сильной болью, контрактурой тазобедренного сустава, нарушением походки, укорочением конечности. При отсутствии лечения осложняется деформирующим коксартрозом, исеривлением позвоночника (сколиозом).
- Синдром Титце – воспалительная реакция, локализующаяся в хрящевой ткани в передней части грудной клетки. Причиной патологии могут стать травмы, инфекции, аллергический фактор, заболевания верхних дыхательных путей (пневмония, бронхит), скудное питание, приводящее к дистрофии. Ноющая боль появляется в месте воспаления и иррадиирует в верхние конечности, постепенно усиливаясь при чихании или кашле.
Диагностика
Целью диагностических манипуляций является установка точной причины, чтобы узнать, почему появляется боль в костях. От правильности диагноза зависит полное избавление от неприятной болезненности в костном аппарате. Первым этапом является посещение медицинского специалиста (терапевта, ортопеда, травматолога при травмах). На приеме доктор проводит осмотр и собирает подробный анамнез.
Чтобы оценить общее состояние и выявить скрытые процессы, назначается лабораторное исследования крови и мочи. При подозрении на онкологию проводится биопсия. Для определения возбудителя гнойного воспаления показан забор внутрисуставного экссудата во время диагностической пункции.
Аппаратное исследование проводится следующими методами:
- рентгенография;
- магнитно-резонансная томография;
- допплерография;
- артроскопия;
- дискография или миелография.

Терапевтические мероприятия
Боль в костях доставляет много неприятных моментов. Избавиться от дискомфортного состояния поможет комплексное лечение, основанное на обезболивании лекарственными препаратами, физиотерапевтическими процедурами, назначением массажа и комплекса лечебных упражнений. Важен отказ от вредных привычек (курения и употребления алкогольной продукции), а также составление рациона сбалансированного диетического питания, которое восполнит дефицит витаминов и микроэлементов.
Медикаментозная терапия заключается в назначении НПВС (Кеторол, Некст, Ибупрофен), чтобы снять боль и уменьшить воспаление. Анальгетики (Темпалгин, Баралгин) обладают обезболивающим действием, избавляя от болезненности на непродолжительной срок. При сильном воспалении, если терапевтический эффект от нестероидных препаратов недостаточный, используют глюкокортикостероиды (Гидрокортизон, Преднизолон, Депо-Медрол). Для остановки дегенерации хрящевой и костной ткани проводят длительное лечение, используя хондропротекторы (Терафлекс, Дона, Хонда). Подбором препарата и его дозировки должен заниматься лечащий врач, самолечение чревато негативными последствиями.
Боль в костях не появится, если регулярно проводить курс массажа и заниматься лечебной физкультурой. Комплекс упражнений ЛФК составляет доктор после полного обследования пациента. Сеансы проходят под наблюдением инструктора ЛФК, который обучит технике выполнения и проконтролирует соблюдение терапевтической нагрузки.
Физиотерапевтическое лечение назначается в фазу стойкой ремиссии. Для улучшения кровообращения, восстановления обменных процессов и регенерации тканей используют лечебные свойства низкочастотных электрических токов, магнитного поля, лазерных лучей.
Профилактика
Предупредить боль в костях полностью невозможно. Патологические процессы невыясненной этиологии могут поразить любого человека, но соблюдая общеизвестные правила можно снизить риск болезненности в костной структуре. Правильное питание и здоровый образ жизни без вредных привычек сохранит здоровье не только костной системе, но всему организму в целом.
Лечение хронических заболеваний и плановая профилактика осложнений, которая заключается в контроле жизненно важных показателей АД, глюкозы, холестерина, не допустит развития осложненных состояний. Обращение к врачу должно стать нормой, если появилась боль в костях, чтобы провести обследование и начать эффективное лечение.
 Идёт бесплатная раздача препарата для лечения суставов. До 5 штук в одни...
Идёт бесплатная раздача препарата для лечения суставов. До 5 штук в одни...


